Dryfująca platforma usług medycznych
-

- 16.10.2015, godz. 14:00
Największy system informatyczny w Polsce i jeden z największych w Europie, czyli „Elektronicznej platforma gromadzenia, analizy i udostępniania zasobów cyfrowych o zdarzeniach medycznych” ma ruszyć w grudniu 2015 r. Na dwa miesiące przed godziną zero jest więcej wątpliwości niż rozstrzygnięć.
Mam znajomego, który na pytanie, czym się zajmuje, odpowiada, że jest specjalistą od krojenia słonia na plasterki. W rzeczywistości zajmuje się realizowaniem wielkich idei poprzez dzielenie ich na mniejsze projekty, znajdowaniem finansowania, wykonawców itd., itp. Ale ten tekst nie jest o moim znajomym, tylko o Platformie P1. Skojarzenie ze słoniem przyszło mi do głowy dlatego, że system podobnie jak słoń jest duży i tak, jak wszystkie skomplikowane systemy wymaga czasem podzielenia na kawałki, a czasem spojrzenia przekrojowego.
Od trąby, czy od ogona
Wątpliwości budził już sam pomysł, żeby system zacząć budować odgórnie. Część środowiska zarządzających ochroną zdrowia twierdzi, że najpierw szpitale powinny zostać wyposażone w infrastrukturę i oprogramowanie, które potem mogłoby zostać spięte w jeden system. „Przecież domu nie buduje się od dachu, tylko od fundamentów – argumentują – a fundamentem systemu są placówki ochrony zdrowia.
Zobacz również:
Przesłanką do tego, żeby jednak zacząć od góry jest to, że gdyby nie było standardów wyznaczonych przez architektów systemu, to poszczególne placówki nie miałyby podstawy do tego, żeby wpiąć się weń, kiedy już będzie gotowy. Dziś więc sytuacja jest taka, że standardy są, a Centrum Systemów Informacyjnych w Ochronie Zdrowia (CSIOZ) intensywnie szkoli przedstawicieli jednostek medycznych - architektów i analityków rozwiązań teleinformatycznych w tworzeniu i przetwarzaniu EDM z podstaw standardu HL7 CDA, rozwiązania ART- DECOR oraz uczy reguł tworzenia EDM. Chętnych do szkoleń nie brakuje, brak jest natomiast wiedzy, ile placówek ochrony zdrowia już dziś mogłoby do systemu przystąpić.
Informatyzacja postępuje w różnym tempie w poszczególnych województwach. Część szpitali korzysta z gotowych systemów „z pudełka”, a część z „krojonych na miarę” systemów indywidualnie dla nich tworzonych. Każdy z nich może np. wydrukować receptę na wystandaryzowanym formularzu, ale to nie jest wystarczające. Dane zawarte w recepcie elektronicznej muszą być uporządkowane według struktury opracowanej przez CSIOZ. Producenci oprogramowania muszą, więc odpowiednio dostosować swoje systemy informatyczne tak, aby potrafiły one wysyłać komunikaty elektroniczne w odpowiednim standardzie. Następnie konieczne będzie przejście procedury podłączenia systemu centralnego P1 i uzyskania certyfikatu uwierzytelniającego, który potwierdzi, że to jest na pewno system tego, konkretnego świadczeniodawcy.
Można z dużą dozą prawdopodobieństwa założyć, że firmy informatyczne z dopasowaniem się do systemu dadzą sobie radę. Chociaż pojawiają się także głosy, że część zakupów zrobionych wcześniej przez szpitale w postaci sprzętu i oprogramowania nie będzie mogła zostać wykorzystana. "Na skutek opóźnień w realizacji P1 w kolejnych województwach za racjonalnie znacznie niższe pieniądze powstają rozwiązania zastępujące lub uzupełniające lokalne platformy EDM o funkcjonalności, które miały być dostarczone przez platformę. Co prawda nie zastąpi to ogólnokrajowego rozwiązania, ale po raz kolejny poziom samorządowy pokazał swoja sprawność działania i pragmatyczne podejście do realizacji wymogów ustawowych." - mówi Piotr Piątosa prezes Comarch Healthcare.
Okazuje się, że jeszcze większe problemy technologiczne ma CSIOZ. Brakuje bowiem podstawowego elementu spajającego system, czyli Szyny Usług, która pierwotnie, podobnie jak System Administracji leżała w gestii Unizeto Technologies S.A. Jednak firma na początku roku odstąpiła od umowy wartej 49 mln zł. Przyczyną tej decyzji było to, że realizacja umowy w założonym harmonogramie i budżecie stała się niemożliwa z powodu złożonych okoliczności, na które firma jako integrator nie miało wpływu, natomiast "zamawiający, czyli CSIOZ nie był w stanie lub też nie chciał tych okoliczności zmienić"- napisano w oświadczeniu firmy.
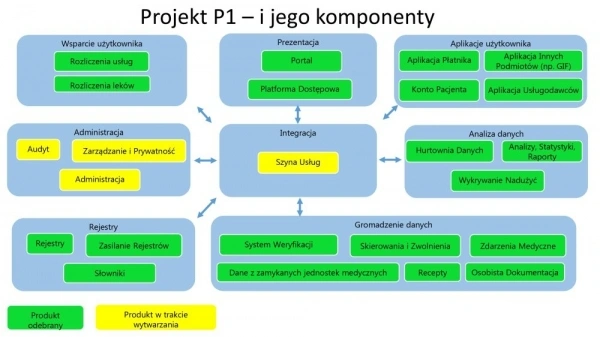
Zdaniem Unizeto część tych okoliczności była konsekwencją tego, że projekt P1 rozpoczął się bez udziału spółki i był realizowany przez blisko rok bez jej udziału. Ponadto w ocenie Unizeto w ciągu tego roku prowadzono prace bez zastosowania docelowej, czyli właściwej technologii związanej z szyną integracyjną. Firma broni się również wcześniejszymi zawiłymi procedurami przetargowymi i niefortunną koncepcją podziału całego projektu na części (tzw. strumienie). W efekcie wybór wszystkich wykonawców projektu - z wyjątkiem integratora - nastąpił w pierwszym postępowaniu, a integrator został wyłoniony dopiero w drugim - przedłużającym się, aż o rok - postępowaniu.
CSIOZ zarzuty odpiera, twierdząc, że udzieliło firmie wszelkiej pomocy i wsparcia. Nowy integrator pojawił się w lutym br. Firma CompuGroup Medical Polska, wspierana w projekcie na zasadzie konsorcjum przez HP Polska.
CSIOZ przyznaje oficjalnie, że wycofanie się Unizeto przedłużyło prace nad integracją gotowych już produktów będących częścią składową projektu P1. „Dokładamy wszelkich starań aby do końca tego roku ukończyć jak największą część prac. Wiadomo jednak, że część projektu zostanie przesunięta na rok kolejny.” – deklaruje Katarzyna Maćkowska z Wydziału Informacji i Promocji CSIOZ.
Czy prawo dogoni
Ochrona zdrowia nie jest ani pierwszą ani jedyną dziedziną, w której rozwiązania technologiczne wyprzedzają przepisy potrzebne do tego, żeby technologie były stosowane zgodnie z prawem. Jest jednak dziedziną o tyle wyjątkową, że po pierwsze powszechną, a po drugie przetwarzającą wrażliwe dane nt. zdrowia obywateli. Stąd zgłaszane przez poprzedniego GIODO zastrzeżenia co do tego, że dostęp do danych będą miały firmy informatyczne świadczące usługi na rzecz placówek opieki zdrowotnej. Kwestia nie została do dziś rozstrzygnięta. Nie ma np. przepisów, które precyzyjnie określałyby warunki gromadzenia elektronicznej dokumentacji medycznej poza szpitalami, w zewnętrznych centrach danych.
Rzutem na taśmę rządowi udało się natomiast przyjąć nowelizację ustawy o systemie informacji w ochronie zdrowia, która otwiera drogę do uruchomienia Internetowego Konta Pacjenta. Dzięki IKP, czyli bezpłatnej aplikacji internetowej, każdy pacjent otrzyma dostęp do swojej historii leczenia, elektronicznej dokumentacji medycznej oraz informacji o zrealizowanych usługach medycznych od momentu założenia konta. Na IKP znajdą się informacje o wystawionych e-receptach, e-skierowaniach, e-zleceniach i e-zwolnieniach oraz wizytach i zabiegach. Za pomocą IKP będzie można również złożyć deklarację wyboru lekarza i pielęgniarki POZ. Dostęp do wyników badań i innych dokumentów będzie miał też lekarz, jednak to pacjent zdecyduje, które z nich i jakiemu lekarzowi udostępni.
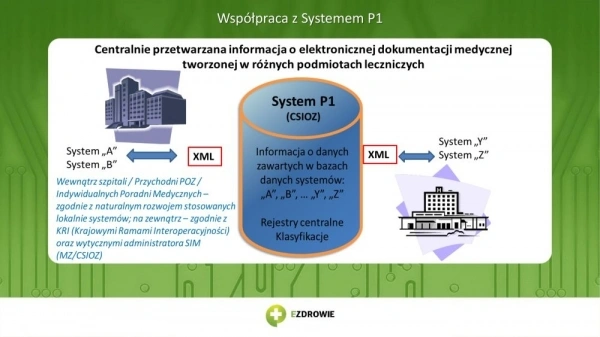
Kontrowersje budzi jednak to, w jaki sposób osoby uprawnione do przeglądania i dokonywania zmian w dokumentacji będą potwierdzały prawo do wykonania określonych świadczeń i potwierdzały zapisy dokonane w dokumentacji. W wersji projektu, który był w konsultacjach społecznych miały do tego służyć elektroniczne Karty Specjalisty Medycznego (KSM) i Karty Specjalisty Administracyjnego (KSA). O kartach mówił jeszcze w marcu br. podczas organizowanej przez Computerworld Polska konferencji „Państwo 2.0” Sławomir Neumann, sekretarz stanu w Ministerstwie Zdrowia. Jednak w projekcie przyjętym przez rząd kilka miesięcy później zapisano już coś innego, a mianowicie, że pracownicy medyczni m.in. do podpisywania elektronicznej dokumentacji będą używać bezpiecznego podpisu elektronicznego weryfikowanego przy pomocy ważnego kwalifikowanego certyfikatu lub podpisu potwierdzonego profilem zaufanym ePUAP. Przedstawiciele Polskiego Towarzystwa Informatycznego i Polskiej Izby Informatyki i Telekomunikacji uważają, że to zmiana na gorsze i droższe rozwiązanie.
Czy wystarczy pieniędzy
Właściwe pytanie brzmiałoby raczej – czy pieniądze nie zostaną zmarnowane na system, który nie ma szansy zacząć działać i drugie - czy wszyscy polscy podatnicy będą się musieli zrzucić na zwrot pieniędzy do Unii Europejskiej, bo projekt – jako się rzekło największy – uzyskał dofinansowanie z funduszy europejskich, a konkretnie 85% ze środków Europejskiego Funduszu Rozwoju Regionalnego w ramach Programu Operacyjnego Innowacyjna Gospodarka 2007 – 2013, Priorytet VII Społeczeństwo Informacyjne - Budowa elektronicznej administracji "Dotacje na Innowacje" - "Inwestujemy w Waszą przyszłość". Chodzi o niebagatelne kwoty, bo Elektroniczna Platforma Gromadzenia, Analizy i Udostępniania Zasobów Cyfrowych o Zdarzeniach Medycznych, czyli P1., jest warta ponad 712 mln zł.
Usługobiorcy – 38 597 tys. osób.
Pracownicy medyczni – 511 610 osób.
Usługodawcy – 126 156 podmiotów.
Apteki – 12 458 podmiotów.
Administracja publiczna – 2,9 tys. podmiotów.
Płatnicy – Narodowy Fundusz Zdrowia, podmioty realizujące świadczenia resortowe (m.in. MON, MSW, ABW)
Źródło: CSIOZ
A przecież te usługi to nie jedyny koszt, jaki musi być sfinansowany z publicznych pieniędzy, żeby system zaczął działać. W jednym tylko województwie wielkopolskim, 23 jednostki ochrony zdrowia podległe Marszałkowi Województwa otrzymały w 2013 r. na wdrożenie systemów do obsługi elektronicznej dokumentacji medycznej wraz zakupem sprzętu 24 mld zł. Kolejne dwa regionalne projekty związane z e-zdrowiem w tym województwie - sieć szerokopasmowa o przepustowości 1 Gb i dostępności VPN do 100 Mb/s. oraz uruchomienie usług elektronicznych to koszt 40 mln zł. Szpitale kliniczne (a w całej Polsce takich jednostek jest 50), które nie uzyskują dofinansowania na informatyzację w swoich regionach) mają szansę na skorzystanie z Programu Operacyjnego Polska Cyfrowa, projekt realizowany przez CSIOZ wart jest około 180 mln zł.
Kolejnym aspektem finansowania P1 są koszty kadrowe. CSIOZ deklaruje, że do realizacji projektu potrzebuje wysoko wykwalifikowanych informatyków, a specjaliści kosztują. Miesięcznie wynagrodzenie pracowników IT w Centrum Systemów Informacyjnych Ochrony Zdrowia ma wynosić od 1 100 -2200 do 3 800-8 000 zł (widełki w najniższej i najwyższej kategorii zaszeregowania). Do tego mają dojść dodatki funkcyjne od 50 do 200% najniższego wynagrodzenia zasadniczego. To i tak mniej niż oferują firmy komercyjne, ale jednak ma gwarantować, że unikalny na skalę europejską projekt nie zaliczy pięknej katastrofy na miarę greka Zorby.


