Zaopiekuj się mną, czyli na co wydać pieniądze w służbie zdrowia
-

- 25.11.2018, godz. 23:42
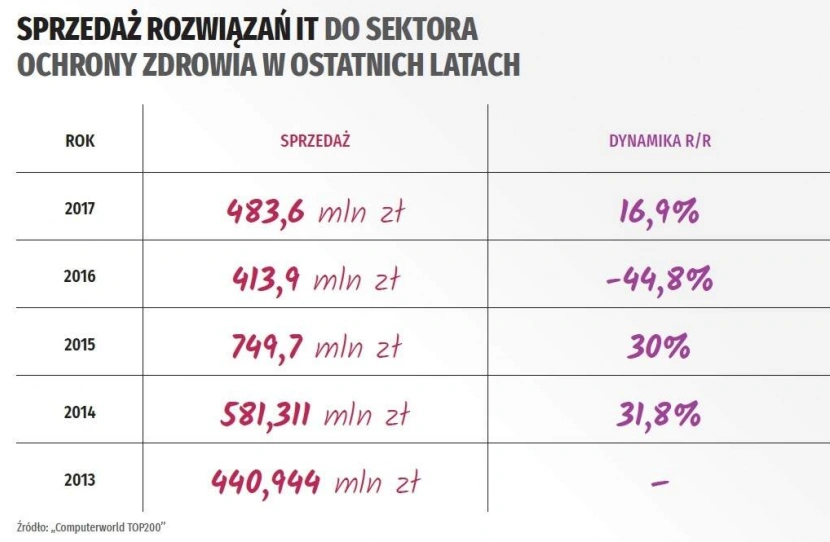
Ochrona zdrowia cały czas potrzebuje rozwiązań teleinformatycznych. Choć wartość tego rynku drastycznie spadła w 2016 roku, dostawcy IT nadal widzą szansę na zyski, licząc zarówno na duże przetargi w szpitalach, jak i na możliwości usprawniania istniejących systemów.

Duże pieniądze dostawcom rozwiązań w sektorze zdrowia przynosiły duże przetargi. Te odbywały się na szczeblu centralnym i lokalnym. Potrzeba informatyzacji szpitali, wielkie prace związane z uruchomieniem ogólnopolskiej platformy P1, budowanie platform regionalnych w poszczególnych województwach powodowały, że od 2013 r. wartość sektora wzrastała rok do roku o 30% i więcej. Do 2016 r. Wówczas nastąpiło załamanie rynku, który zanotował spadek aż o 44,8%. Co się stało?
Pacjentowi skończyła się kroplówka z Regionalnych Programów Operacyjnych na lata 2007–2013. Najwięksi dostawcy rozwiązań teleinformatycznych ciężko przeżyli ten rok, ale przewidywali, że rynek w końcu ruszy i dostanie zastrzyk z kolejnego okresu finansowania unijnego. Rok 2017 co prawda był już lepszy, jednak wartość sprzedaży była tylko na nieco wyższym poziomie niż w roku 2013.
Zobacz również:
Czy będzie lepiej? Na rynku słychać głosy, że tak, chociaż wiele się zmieni i inaczej rozłożą się akcenty w usługach. Do wzięcia nadal jest sporo – w perspektywie unijnego finansowania na lata 2014–2020 na zdrowie przeznaczonych będzie 3 do 4 mld zł. Wydatkowano do tej pory ok. 40 % z tej kwoty, więc nadal jest o co powalczyć. Tym bardziej że to ostatnia tak szczodra perspektywa unijna.
Czas na powiaty
Co obecnie dzieje się w informatyzacji sektora zdrowia i gdzie dostawcy, mówiąc wprost, mogą zarobić?
Kilka projektów jest realizowanych na poziomie centralnym, związanych choćby z platformą P1. Tu jednak nie kupuje się gotowych systemów, ale stawia się na rozwój własnego oprogramowania, opierając się na zasobach programistów z zewnątrz. Być może w końcu możliwości otworzą się w Narodowym Funduszu Zdrowia, które ciągle myśli, jak przełamać vendor lock na system rozliczeniowy.
Informatyzacja szpitali przebiega specyficznie. Główny problem informatyzacji to brak „API Economy”. Dopóki Ministerstwo Zdrowia nie zacznie ogłaszać minimalnych wymagań dotyczących systemów lokalnych, dopóty nadal trudno będzie je integrować z innymi systemami.
Obecnie jednak największe pieniądze są w projektach regionalnych, finansowanych ze środków w ramach Regionalnych Programów Operacyjnych. W działce zdrowotnej kilka kolejnych województw zdecydowało się na budowę lub aktualizację platform regionalnych e-zdrowia, które mają stanowić ogniwo łączące centralną platformę P1 z placówkami medycznymi w danym województwie.
Sporo pieniędzy na rozwój IT znajduje się też np. w programach Narodowego Centrum Badań i Rozwoju czy w Programie Inteligentny Rozwój, wspierających innowacyjne rozwiązania, choćby takie jak rozwój systemu dostarczania krwi za pomocą dronów autorstwa firmy Pentacomp.
Największe projekty, na które środki zostały lokowane w postaci projektów konkursowych (czyli jest konkretna kwota i lokacja, a projekt czeka na proces uruchomienia), będą realizowane w Wielkopolsce (ok. 100 mln zł), Małopolsce (ok. 200 mln), na Pomorzu (ok. 200 mln zł). Do uruchomienia platformy przygotowuje się województwo zachodniopomorskie (ok. 80 mln zł). Sporo pieniędzy na informatyzację mają też województwa świętokrzyskie i lubelskie, tam realizowane będą projekty z budżetami od 100 do 200 mln zł.
Na co zostaną wydane te pieniądze? Wielkopolskie chce rozszerzyć wcześniej zawiązaną platformę na szpitale powiatowe. Oznacza to przyłączenie do systemu ok. 40 szpitali powiatowych. W województwie pomorskim ma być stworzona cała platforma regionalna do obsługi wymiany dokumentów medycznych oraz pełna informatyzacja uzupełniająca we wszystkich szpitalach wojewódzkich (to średnio 10 mln zł do wydania na oprogramowanie na szpital).
Inaczej rozdysponują swoje środki takie województwa, jak: świętokrzyskie, łódzkie czy lubelskie, które nie zdecydowały się na budowę platform regionalnych, ale doposażą szpitale. We wcześniejszej perspektywie finansowej doposażone były większe szpitale, teraz czas na powiatowe, które ominęła fala informatyzacji.
Walka o jakość
Dalej więc strumień informatyzacji będzie płynął do szpitali. Mamy ich w Polsce ok. 900, w ogromnej większości publicznych.
Według Marcina Węgrzyniaka, eksperta ds. informatyzacji sektora zdrowia i byłego dyrektora Centrum Systemów Informacyjnych Ochrony Zdrowia, nowych, wielkich projektów informatyzacyjnych w szpitalach nie będzie, ponieważ wszystkie – w różnym stopniu – są już zinformatyzowane. „To raczej będzie walka o poprawę jakości istniejących systemów. Mam na myśli np. ulepszanie software’u, dodawanie nowych funkcjonalności do istniejących systemów, ponieważ ciągle pojawiają się nowe potrzeby, które zakupione, gotowe systemy nie zawsze są w stanie zrealizować” – tłumaczy Marcin Węgrzyniak.
Piotr Piątosa, prezes Comarch Healtcare, uważa natomiast, że szczególnie w mniejszych jednostkach leczniczych jest jeszcze sporo pracy do wykonania. „Duże, czołowe szpitale się zinformatyzowały. Mają system biały – do obsługi lekarzy i pacjentów – oraz szary, czyli administracyjny, kadrowy, finansowo-księgowy. Małe szpitale, głównie powiatowe, tego nie mają. Są tam proste systemy finansowo-księgowe, umożliwiające wypłaty dla personelu, bardzo prosty system ewidencyjny pozwalający na ewidencję pacjentów, rozliczanie się z NFZ, ale niedający możliwości pełnej obsługi chorego w rozumieniu automatyzacji procesów leczenia, tj. rejestracji do szpitala, zlecenia badań w poszczególnych pracowniach, zlecenia leków na oddziale, rozliczania leków na pacjenta, obsługi dokumentacji lekarskiej i pielęgniarskiej oraz realizacji procesów klinicznych. Te systemy nie mają tez funkcjonalności dostępnej dla pacjentów: portalu pacjenta, elektronicznej rejestracji, dostępu do dokumentacji oraz komunikacji z lekarzem lub szpitalem” – mówi Piotr Piątosa. „Szpitali, w których system nie automatyzuje pracy personelu, jeszcze jest dużo, i to tam trzeba wdrożyć pełne systemy umożliwiające zarządzanie ruchem chorych. To duża inwestycja, wiele szpitali, które dostały dofinansowanie, planuje wdrożenie systemu z prawdziwego zdarzenia” – tłumaczy.
„Większość placówek medycznych dysponuje dzisiaj systemami IT do obsługi zarówno części medycznej, laboratoryjnej, jak i administracyjnej. Ich dalsza cyfryzacja zależy w dużej mierze od wymogów regulatora, czyli Ministerstwa Zdrowia, które teraz związane są z wprowadzeniem takich usług, jak: elektroniczna dokumentacja medyczna, e-Recepty, czy e-zwolnienia lekarskie” – mówi Krzysztof Groyecki, wiceprezes zarządu Asseco Poland. „Obecnie największym wyzwaniem, przed jakim stoją placówki medyczne, jest przygotowanie systemów informatycznych do udostepnienia i obsługi e-dokumentacji medycznej. Zgodnie z wytycznymi resortu powinny być na to gotowe od 1 stycznia 2019 r. Będzie to na pewno wymagało od nich inwestycji nie tylko w oprogramowanie, ale także w sprzęt i infrastrukturę. Niezbędne jest również wprowadzenie przez szpitale nowej polityki wewnętrznej, zmiany procedur organizacyjnych i bezpieczeństwa oraz przeprowadzenie szkoleń. Z punktu widzenia dostawców IT sytuację należy ocenić optymistycznie – gotowość systemów oceniałbym na niemal 100%” – stwierdza Krzysztof Groyecki.
Dajcie nam API
Informatyzacja szpitali na razie przebiega specyficznie. Po pierwsze rynek został już dawno podzielony pomiędzy dużych graczy, którzy w wielu przypadkach mają monopol na informatyzację danych jednostek. Właściwie to już wystarczy, by uchwycić główny problem informatyzacji: brak „API Economy”. Dopóki Ministerstwo Zdrowia nie zacznie ogłaszać minimalnych wymagań dotyczących systemów lokalnych, dopóty nadal niełatwo będzie je integrować z innymi systemami. „Trudno firmom z zewnątrz wejść z jakąś aplikacją do szpitala, ponieważ nie można jej w prosty sposób zintegrować z tym, co już w szpitalu jest. Placówki powinny mieć wybór, tak jak np. w Stanach Zjednoczonych, a nie zależeć od jednego dostawcy. Myślę, że tort jest na tyle duży, że wszyscy go spróbują” – mówi Marcin Węgrzyniak. „Nie ma co ukrywać, koszty integracji są bardzo wysokie. To nie jest droga budowania interoperacyjności” – zauważa Rafał Dunal, prezes drEryk i wiceprezes Silvermedia. „Dopóki dostawcy systemów nie będą prawnie zobowiązani do wystawiania swojego API, tak jak jest o np. regulowane w sektorze bankowym przez dyrektywę PSD2, dopóty o interoperacyjności będziemy mówić głównie w teorii. Kolejny probem jest taki, że szpitalnictwo to mały wicinek całego systemu zdrowia, są jeszcze POZ czy poradnie specjalistyczne, które w praktyce są poza finansowaniem z RPO. Środowisko medyczne nadal opiera się, żeby za informatyzację płacić z własnej kieszeni. Bez dobrze zinformatyzowanej opieki ambulatoryjnej trudno mówić o inteoperacyjności” – dodaje.
Jeśli w Agencji Oceny Technologii Medycznych uda się w końcu zmienić sposób budowania koszyka świadczeń, nic już nie powstrzyma telemedycyny przed pełnym wejściem na rynek polski.
„W szpitalach za granicą są systemy i rozwiązania od wielu dostawców. Szpitale mają możliwość wyboru tych elementów, które dani dostawcy mają najlepsze, zgodnie z formułą Best of Breed. CSIOZ pracuje nad standaryzacją styku między systemami wewnątrz szpitala i na zewnątrz, opierając się na międzynarodowych standardach IHE czy HL7, HL7. Jeśli oprzemy się na tych profilach, to kwestia interoperacyjności zostanie właściwie rozwiązana” – zauważa Piotr Piątosa. „Na razie mamy tylko miękkie rekomendacje; obligatoryjne wprowadzenie standardów systemów jako warunek pozyskania środków unijnych rozwiązałoby sprawę. Sprawą jeszcze niezałatwioną jest też migracja danych miedzy POZ i szpitalami czy poradniami, ponieważ POZ nie są elementem systemów. Forsujemy obecnie taką koncepcję, dlatego że architektonicznie nic nie stoi na przeszkodzie, by aplikacje POZ korzystały z tych samych standardów co pozostałe aplikacje” – dodaje. „Mamy wizję poszerzonej platformy regionalnej, która miałaby możliwość obsługi POZ. Utrudniają to jeszcze mechanizmy finasowania służby zdrowia, ale są inne mechanizmy, które można tu zastosować, np. zrobić platformę ze środków unijnych i przyłączyć do niej POZ na zasadzie abonamentowej. Ale do tego jest też potrzebna inicjatywa administracji, która unika tego tematu, a wszystkie terminy ustawowe obowiązku Elektronicznej Dokumentacji Medycznej się przesuwają, To blokuje koncepcję budowania pionowej platformy, która integrowałaby wszystkie podmioty obsługujące wertykalnie, a nie horyzontalnie” – stwierdza Piotr Piątosa.
Jest ciężko, ale to nie znaczy, że szpitale nie integrują swoich systemów z nowymi, pojawiającymi się funkcjonalnościami. „Ważnym elementem cyfryzacji naszej placówki jest integracja systemu medycznego (HIS) z systemami innych dostawców, m.in. typu RIS, PACS, LIS, pracowniami histopatologicznymi oraz z urządzeniami medycznymi na bazie kanałów, np. DICOM, HL7, web service, poprzez instalację szyny komunikacyjnej zapewniającej wymianę informacji medycznej pomiędzy modułami, urządzeniami różnych producentów, a także zewnętrznymi pracowniami” – opowiada Sabina Nizioł.
kierownik Sekcji Informatycznej SP ZOZ w Brzesku. „Integracja z systemem medycznym nowej cyfrowej aparatury medycznej, z których cyfrowe obrazy będą archiwizowane w posiadanym systemie PACS, umożliwi lekarzom dostęp do nich bezpośrednio w systemie medycznym z elektronicznej kartoteki pacjenta. Stworzy to również możliwość wymiany wyników obrazowych pomiędzy placówkami, np. w celach konsultacji, czy kontynuacji leczenia w innej placówce. Doposażając szpital w nową aparaturę, planujemy integrację z systemem medycznym”.
Bez zachęt zmian nie będzie
Informatyzacji w szpitalach nigdy nie będzie dość. Nawet nie dlatego, że nakłady nijak się mają do średniej europejskiej (na IT szpitale przeznaczają ok 4% budżetu), ale wynika to z cyklu finansowania. „Te pieniądze, które teraz będą wydawane, są pokłosiem wniosków pisanych w przeszłości. Jeżeli ruszał program regionalny, to definiowało się, jakie efekty powinny zostać osiągnięte. A to często nie ma odniesienia do obecnej sytuacji” – zauważa Rafał Dunal. Wygląda więc na to, że w wielu momentach będziemy ciągle gonić trendy.
A te są już dobrze widoczne, szczególnie przesunięcie w kierunku opieki zdalnej i koordynowanej. To bolączka całego systemu ochrony zdrowia: jak sprawić, by pacjent nie wracał kolejny raz do szpitala na drogie rehabilitacje? Lub często jedynie na kontrolę. Rozwiązaniem jest właśnie opieka zdalna, oparta również na rozwiązaniach telemedycznych. I tu problem tkwi w pieniądzach, ponieważ na razie takie rozwiązania nie trafiają do koszyka świadczeń refundowanych przez NFZ. Jak zauważa Marcin Węgrzyniak, prywatnie telemedycyna się rozwija i nic nie stoi na przeszkodzie, by pacjent sam kupił sobie odpowiednie urządzenia. Barierą dla świadczeń publicznych jest na pewno sposób konstrukcji koszyka, który nie zakłada długiej perspektywy czasowej zwrotu z inwestycji, a ta w przypadku telemedycznych rozwiązań wynosi od trzech do pięciu lat. Jeśli w Agencji Oceny Technologii Medycznych uda się w końcu zmienić sposób budowania koszyka świadczeń, nic już nie powstrzyma telemedycyny przed pełnym wejściem na rynek polski.
Polska ma potencjał, działa tu naprawdę dużo start-upów telemedycznych (i nie tylko, ponieważ rozwiązaniami telemedycznymi zajmują się również duzi rynkowi gracze). Jednak ich model biznesowy opiera się na sprzedaży produktów i rozwiązań za granicę. Dzieje się tak m.in. dlatego, że na rodzimym rynku brakuje jednoznacznych zachęt. Wszystko się sprowadza do produktu rozliczeniowego szpitala czy przychodni z NFZ.
„Z uporem namawiam wszystkich, by nasz rynek zmierzał w kierunku modelu revenueshare, który znacznie ogranicza koszty wejścia w projekt, a na dalszym etapie wydaje się najbardziej atrakcyjny dla każdej ze stron” – mówi Rafał Dunal. Jak mogłoby to wyglądać? „Na przykład w przypadku telemonitoringu pacjentów powinna być zachęta finansowa. Mogłaby być wprost wypłacona albo NFZ podzieliłby się zyskiem z tego, że pacjenci nie trafiają na kosztowne hospitalizacje. Bez zachęt trudno będzie przyspieszyć zmiany” – dodaje Marcin Węgrzyniak.
Ale opieka zdalna to pojęcie znacznie szersze i popularne w jednostkach służby zdrowia. W zinformatyzowanych już szpitalach zaczyna się ruch w kierunku pacjenta. Po systemach na użytek wewnętrzny przyszedł czas na e-usługi kierowane na zewnątrz i budowanie funkcjonalności dla pacjenta, chociażby takich jak automatyzacja wystawiania recept, e-rejestracja czy e-konsultacje. Tak dzieje się np. w SP ZOZ w Brzesku, który przygotowuje się do przejścia na elektroniczne zwolnienia lekarskie, tak aby lekarze mogli wystawiać i przesyłać e-ZLA bezpośrednio z systemu medycznego, gdzie znajduje się elektroniczny rekord pacjenta (dane i dokumentacja pacjenta).
Zaopiekuj się mną
W tym roku kluczowe dla szpitali było dostosowanie systemów do wymogów RODO. Duże znaczenie miało także wejście w życie ustawy o tzw. sieci szpitali i kwestie rozliczeń. Kolejne wyzwanie, przed którym stoją placówki medyczne, to dostosowanie systemów informatycznych do wprowadzenia elektronicznej dokumentacji medycznej. Jak zauważa Piotr Piątosa z Comarchu, platforma P1 kończy się restrukturyzować, powstają z niej pewne usługi. Platforma przestała być w końcu enigmatyczna, ale wygląda na to, że na razie nie będzie na niej funkcjonalności do wymiany EDM w pełnym zakresie. Nie wiadomo też, jaka jest koncepcja na Internetowe Konto Pacjenta, jaki będzie styk pacjenta z systemem. „W wielu platformach regionalnych jest namiastka tego konta, ale nie wiadomo do końca, jakie usługi powinny być i mają być udostępniane na poziomie regionalnym, a jakie na centralnym” – dodaje szef Comarch Heathcare. Jedno wiadomo na pewno: wyraźnie widać, że główny nacisk kładzie się w szpitalach na systemy, które będą mogły wymieniać informacje o pacjentach między placówkami medycznymi, to główny obszar działania. Niektóre województwa wpisują w swoje programy również inne kwestie, np. elementy telemedyczne, e-rejestrację. Chodzi o to, by pacjent poczuł się zaopiekowany. Na przykład w Stanach Zjednoczonych rozwinął się potężny obszar aplikacji mobilnych służących wzmocnieniu kontaktu lekarza z pacjentem.
W tym roku kluczowe dla szpitali było dostosowanie systemów do wymogów RODO. Duże znaczenie miało także wejście w życie ustawy o tzw. sieci szpitali i kwestie rozliczeń. Kolejne wyzwanie, przed którym stoją placówki medyczne, to dostosowanie systemów informatycznych do wprowadzenia elektronicznej dokumentacji medycznej.
Wymaga to zmiany całego procesu biznesowego, w którym technologia ma być narzędziem wspierającym. „Obecnie coraz silniejsze są trendy przesuwania środka ciężkości w kierunku wspierania przez rozwiązania IT procesów związanych z obszarem medycznym czy podejmowaniem decyzji. Oznacza to, że systemy stają się przyjazne lekarzowi, pielęgniarce czy innemu personelowi medycznemu. Uwalniają ich od papierkowo-buchalteryjnej pracy i wspierają w zakresie merytorycznym. Z jednej strony zapewniają szybki dostęp do informacji poprzez m.in. rozwiązania mobilne, integrację z innymi systemami i urządzeniami, wstępne przetwarzanie dostarczanych danych. Z drugiej strony umożliwiają sprawną weryfikację procedur i przyjętych ścieżek decyzyjnych, zapewniają bezpieczeństwo oraz możliwości dokumentowania działań” – mówi Krzysztof Groyecki z Asseco. „Kadra zarządzająca jest z kolei zainteresowana coraz bardziej szczegółową analizą kosztów działalności i optymalnym wykorzystaniem zasobów. Coraz więcej danych z tego obszaru staje się dostępnych dla systemów informatycznych, dzięki czemu obraz placówki czy nawet sieci placówek medycznych staje się dużo bardziej precyzyjny”.
Jak zaznacza Marcin Węgrzyniak, takie kierunki to poszukiwanie następnej dużej sprawy w informatyzacji, która będzie w przyszłości rozwijana. Jaskółką jest system Business Intelligence autorstwa Transition Technologies, który analizuje wyniki szpitala nie tylko pod kątem finansowym, ale też medycznym. Ten system udało się twórcom zintegrować z systemami szpitalnymi Asseco i CompuGroup Medical. „To prawdziwa hurtownia danych medycznych, ciekawy produkt z przyjaznym interfejsem” – ocenia Marcin Węgrzyniak. „Spodziewam się, że dyrektorzy wielu szpitali będą zainteresowani analizowaniem swojego KPI”.
Kolejnym kierunkiem rozwoju rynku będzie obszar związany z genetyką. Na razie jeszcze nie w Polsce, ze względu na kosztowność terapii, ale już na Zachodzie popularność zdobywa medycyna spersonalizowana, czyli łączenie danych genetycznych z danymi z rekordu pacjenta, pozwalająca na wnikanie w DNA i dobieranie leku, który na pewno zadziała na danego pacjenta. Problemem jest na razie nie tylko koszt, ale również fakt wymogu integracji tych danych z danymi szpitalnymi.


